 1,693
1,693
膵臓がんの精密検査について解説します
膵臓がんは、がんの中でも進行が早く、早期発見できるかどうかが、生存率の重要なカギとなります。早期発見のためには、どのような検査をどれくらいの頻度で受けると良いのでしょうか。
今回は、健康診断や人間ドックなどでおこなう膵臓がんの検査から、膵臓がんの精密検査まで、検査手順や検査方法について詳しく解説していきます。
膵臓がんを発症した家族がいる方や、人間ドックでより詳しい検査を受けたいとお考えの方は参考にしてください。
目次
膵臓がんとは
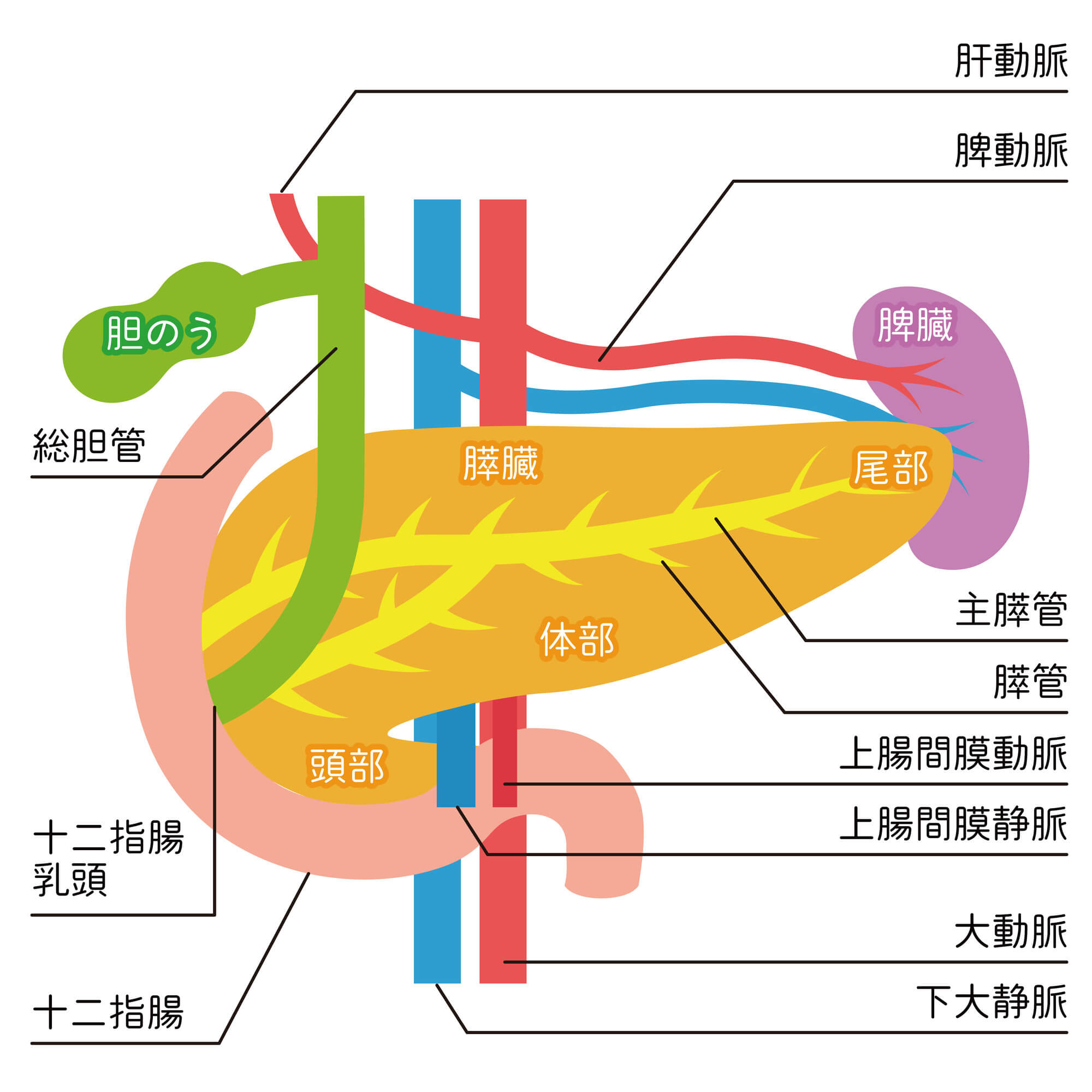
膵臓がんとは、膵臓に発生する悪性腫瘍のことです。
膵臓は、胃の後ろにある長さ20cmほどの細長い臓器で、消化を助ける酵素や、血糖値をコントロールするインスリンなどのホルモンを作っています。
2021年の部位別がん死亡数を見てみると、膵臓がんは、男性で4位、女性で3位と上位を占めています。膵臓がんは進行が早く、発見されたときにはかなり進行していたということも少なくありません。自覚症状のみではわかりにくいため、健康診断や人間ドックで血液検査や腹部超音波検査を受けて初めて、膵臓がんの精密検査が必要になる方もいます。
厚生労働省:「第7表 死因簡単分類別にみた性別死亡数・死亡率(人口10万対)」
膵臓がんの症状
膵臓がんの主な症状として、以下の6点があげられます。
- 腹痛
- 背中の痛み
- 食欲不振
- お腹の張り
- 黄疸
- 血糖値の異常
初期には自覚症状があまりなく、これらの症状に気づいた時には進行している可能性もあります。症状のみで早期に膵臓がんを発見するのは難しいため、定期的に検査を受ける必要があります。
膵臓がんの原因
膵臓がんの原因は、肥満・喫煙・大量飲酒などが挙げられます。慢性膵炎も大量飲酒や喫煙などが原因と考えられており、生活習慣の改善が膵臓がんの予防に寄与していると考えられます。その他、糖尿病や慢性膵炎もリスク因子となります
また、家族に膵臓がんの方がいる場合、膵臓がんになるリスクが高くなります。家族歴も膵臓がんのリスク因子となるため、近親者に膵臓がんの方がいる場合は、注意が必要でしょう。
膵臓がんの検査の重要性
膵臓がんは、自覚症状が出たころにはがんが進行している場合が多いため、定期的に検査しておくことが重要です。膵臓がんの検査は、一般的な健康診断ではおこなわれていない場合が多く、オプションの項目となっているかもしれません。初期には分かりやすい自覚症状がなく、進行のスピードも速いため、1年に1回は検査を受けておくと良いでしょう。
膵臓がんの早期発見が難しい理由
膵臓がんの症状のひとつである腹痛を訴えた場合、一般的には胃カメラ検査がおこなわれる可能性が高いですが、胃カメラでは膵臓の異常を察知することはできません。また、腹部エコーで膵臓の形を確認しようとしても、胃の後ろ側にあるためなかなか画像を確認できません。
膵臓の様子を確認するためには、膵臓に特化した検査が必要となります。膵臓がんに特徴的な症状があればスムーズに膵臓がんの検査が選択されますが、残念ながら典型的な症状はありません。症状やリスク因子、血液検査結果などを総合的に判断して膵臓がんの検査の必要性が検討されるため、場合によっては他の病気の可能性を疑うこともあるるでしょう。
このような理由から、膵臓がんの発見は遅れる傾向にあると考えられています。発見も難しく、進行も早い、この2点が膵臓がんの治療を難しくしている原因と言えます。
膵臓がんの検査方法
膵臓がんの検査には、血液検査でわかるものから、非侵襲的な検査、精密検査まで多くの種類があります。ここでは、12の検査方法について詳しく解説していきます。
血液検査(血中膵酵素)
血中膵酵素とは、膵液に含まれる消化酵素の血液中の濃度を指しています。アミラーゼやエラスターゼ1、リパーゼなどの膵酵素が、膵臓が障害を受けているために血液中に流れ込んでくると、血中膵酵素の値が高くなります。
血中膵酵素が高値になるだけでは膵臓がんかどうかはわかりませんが、可能性は否定できないため、場合によっては精密検査になることがあります。
腫瘍マーカー検査
腫瘍マーカー検査では、採血や採尿からがん特有の物質の数値を確認します。
膵臓がんの主な腫瘍マーカーは、以下の4つがあげられます。
| 腫瘍マーカー | 基準値 | 膵臓がん検出感度 |
|---|---|---|
| CA19-9 | 37.0(U/ml)以下 | 70~80% |
| SPan-1 | 30.0(U/ml)以下 | 70~80% |
| DUPAN2 | 150(U/ml)以下 | 50~60% |
| CEA | 5.0(ng /ml)以下 | 30~60% |
腫瘍マーカーが高値の場合は、さらに詳しい検査をおこない、その結果膵臓がんと診断される場合もあるでしょう。しかし、腫瘍マーカーが高値だからといって必ずしも膵臓がんであるとは限りません。膵臓がんかどうかを確認するためにも、腫瘍マーカーの高値を指摘されたら、まずは詳しい検査を受けるようにしましょう。
膵臓がんの腫瘍マーカーとしてよく使用されているのは、CA19-9です。ただしCA19-9は、膵臓がん以外のがんや、肝硬変や胆石などの他の病気を示している可能性もあります(擬陽性)。また、10%の日本人ではCA19-9を産生しないこともわかっています。
進行していないがんでの腫瘍マーカーの陽性率は、この表の検出感度よりもさらに低くなります。そのため、腫瘍マーカーは、比較的早期の膵臓がんの発見には適さず、主に治療効果や再発・転移の予測において有用とされています。
腫瘍マーカーの検査だけで確実に膵臓がんを発見できるわけではない、ということを理解しておきましょう。
腹部超音波(エコー)検査
腹部超音波検査は、お腹の上からプローブを使って超音波をあて、画像を確認できる検査です。非侵襲的なので検査における身体的負担が少なく、その場で画像を確認できるメリットがあります。
ただし、膵臓は胃の後ろにあるため、腹部から超音波をあてても、膵臓の形やがんの位置、血流の様子などをきれいに画像化することが難しいというデメリットもあります。
この後解説する造影CT検査やMRI検査、超音波内視鏡検査をおこなう場合には、腹部エコー検査を実施しない場合もあります。
造影CT検査
CT検査では、体の周りを回転しながらX線を照射し、その情報を処理して断面画像とします。このとき、画像のコントラストをはっきりさせるために造影剤を使用する場合があり、これを造影CTと呼びます。
膵臓がんの検査では、小さな病変でも発見できるように造影CTを用いることが多く、がんの大きさや位置、広がりなどを確認します。さらに、リンパ節転移や肝臓などへの転移を確認するのに有用です。
造影CTではヨードを含む造影剤を使用する可能性があるため、ヨードアレルギーの方は医療機関にご相談ください。
腹部MRI検査
MRI検査は、がんなどの病気の部分と正常な組織の部分での磁気への共鳴の差を利用して、画像として解析する検査です。
CT検査と比較して、検査時間が長く閉塞感があるというデメリットがあります。一方、X線ではなく、磁石と電波を使うので、被ばくの心配がないという点がメリットです。
造影剤を使わなくても検査はできますが、造影剤を使用することでより正確に膵臓がんの有無や大きさ、位置などが確認できます。
MRI検査で使用する造影剤にはカドミニウムが含まれており、アレルギー体質の方や、腎機能が悪いと言われたことのある方は、医療機関にご相談ください。
MR胆膵管撮影(MRCP)
MRCPとは、MRI装置を用いて、胆のうや胆管、膵管を撮影する検査です。
本来、胆管や膵管を検査するためには、内視鏡を十二指腸まで入れ、胆管に直接造影剤を入れる必要があります(内視鏡的逆行性胆管膵管造影:ERCP)。しかしMRCPではその必要がなく、患者様にとって負担の少ない検査になります。
膵臓がんの場合、主膵管の狭窄や拡張が確認されることが多く、MRCPでは、それらの異常を画像としてとらえることができます。
超音波内視鏡検査(EUS:Endoscopic Ultrasonography)
EUSは、先端に超音波装置を備えた内視鏡を用いて膵臓の状態を観察する検査です。膵臓は胃の後ろにあるため、腹部超音波検査では確認しにくい部分があります。その点EUSは、内視鏡を口から入れ、膵臓の近く(胃など)から超音波をあてて観察するので、詳細なエコー像を確認できるメリットがあります。2㎝以下の小さな膵臓がんの検出率も高いという報告もあります。
EUSと同時に、病変部に針を刺して組織を採取する超音波内視鏡下穿刺吸引生検(EUS-FNA)がおこなわれることもあります。
造影CT検査やMRI検査と並んで、EUSは、膵臓がんの画像診断において重要な位置づけです。膵臓がんが疑われた場合、これらの検査のうち1つ以上がおこなわれ、総合的に診断されます。
内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)
ERCPでは、内視鏡を口から入れ、十二指腸乳頭部から胆管に造影剤を注入した後、X線を用いて膵管を検査します。造影CT検査、MRI検査、EUSを用いても診断が難しい場合などに併用することもあり、膵臓がんを発見するために有用な検査のひとつです。同時に膵管の組織の採取なども可能で、病変部のさらに詳細な情報が得られます。
ただし、ERCPで使用する造影剤の影響で急性膵炎を起こす可能性もあり、検査において身体的負担があることから、場合によっては入院して検査を受けることになるかもしれません。必要に応じておこなわれる検査と考えておきましょう。
膵管鏡
膵管鏡は、細い内視鏡を主膵管や総胆管に挿入し、膵臓・胆管を直接検査する方法です。口から入れた内視鏡の先にさらに細い内視鏡があり、十二指腸乳頭部からその細い内視鏡を主膵管や総胆管に挿入します。
造影剤を用いずに直接観察できるメリットがありますが、手技が煩雑であるというデメリットもあります。
病理診断(細胞診・組織診)
EUSやERCPで同時に採取した、膵臓の組織や膵液の細胞などを、顕微鏡を使って検査します。画像診断と併用して病理診断をおこなうことで、かんであるかどうかの確定診断が可能になります。画像診断のみで膵臓がんと診断される場合もありますが、できるだけ病理診断をおこなうことが推奨されています。
また、病理診断をおこなうことでがんの種類を特定できるため、今後の治療方針の決定にも役立ちます。
PET検査
PET検査は、がん細胞にブドウ糖が集まりやすい性質を利用しています。放射性フッ素を付加したブドウ糖(FDG)を注射した後、ブドウ糖の分布を画像化することで、1度に全身のがんの検査ができます。がん細胞の位置や大きさだけでなく、がんの進行度合いを確認できるメリットがありますが、PET検査ができる設備が整った医療機関は限られており、検査費用が高額であるというデメリットもあります。
がんの早期発見のためにPET検査をおこない、その結果膵臓がんが見つかることがあります。ただし、膵臓がんが疑われている時点でPET検査をすることはほとんどなく、その場合は他の検査が選択されます。
PET検査は、膵臓がんの診断が確定したのち、他の臓器への転移や再発などについて確認する目的などでおこなわれます。
腹部血管造影検査
血管内にカテーテルを挿入して造影剤を注入したのち、X線を用いて膵臓の血管の様子を撮影します。膵臓がんの場合、がんの周りの血管が不整・狭窄していることが多く、血管の様子を確認することで、周囲への浸潤も詳しく観察できます。
ただし、最近は、他の検査で同様かそれ以上の情報を得られるようになり、腹部血管造影検査はあまり実施されなくなってきています。
まとめ

膵臓がんの12の検査方法について、詳しく解説してきました。膵臓がんは、進行が早い上に、膵臓がん特有の自覚症状がなく、症状が出た時にはすでにかなり進行している可能性があります。そのため、気になる症状がなくても1年に1回は検査を受けることをおすすめします。
手軽な検査方法としては、血液検査や腹部超音波(エコー)検査があげられます。ただし、血液検査でわかる血中膵酵素や腫瘍マーカーの値の異常は、必ずしも膵臓がんに結びつくわけではありませんが、膵臓がんが疑われる場合には精密検査が必要になってきます。
腫瘍マーカーによる膵臓がんの検出感度は十分とはいえませんが、自覚症状がわかりにくいという現状では、健康診断や人間ドックで定期的に検査を受ける意義は十分あると考えられます。
膵臓がんを発見するため、より詳細な検査を選択するなら、造影CT検査、MRI検査(MRCP)、EUS、ERCPなどの精密検査が有用です。それぞれにメリットやデメリットがあり、医療機関の設備や手技を習得した医師の有無などによって、どの検査をおこなうか、または併用するかが決まります。
確定診断においては、病変部の組織を採取して検査する病理検査もできる限りおこなうよう推奨されており、それらの結果を踏まえて総合的に判断されます。
健康診断や人間ドックを受診する際は、オプションとして各検査の項目が用意されているか確認してみましょう。






