 551
551
胃がんの治療について選択肢や費用などを解説
胃がんは初期症状の乏しい疾患です。市区町村で実施している集団検診などを受診して、はじめて気が付く方も少なくありません。
前触れもなく胃がんと診断されたら、「どんな治療法があるか」「治療にかかる費用はどのくらいか」といった不安を感じるのではないでしょうか。現在、胃がんには様々な選択肢があり、病期に合わせて適切な治療を受けることができます。
この記事では、胃がんの治療方法や状況に応じた選択肢と、治療にかかる費用、治療後の再発率などについてわかりやすく解説します。
胃がんとは

胃がんは、胃の粘膜から発生するがんで、日本人のがん死亡原因の上位を占める重大な疾患です。適切な治療方法を選択するためには、胃がんの種類や発生要因を理解することも大切です。ここでは、胃がんの基本的な知識について解説します。
胃がんの原因
胃がんの発生する原因としては、以下のような要因とリスク因子が関与していると考えられています。
ヘリコバクター・ピロリ菌
ピロリ菌の感染によって引き起こされる慢性胃炎は、胃がんの発生リスクを高めます。ピロリ菌を除菌することで、胃がんの予防効果が期待できます。
食生活
高塩分や刺激の強い食べ物の摂取や、過度の飲酒などは、胃がんの発生リスクを高める恐れがあります。新鮮な野菜や果物の摂取を心がけ、腹八分目の量を心掛けることで、胃がんのリスクを下げられるでしょう。
喫煙
さまざまな疾患の要因となることで知られている喫煙は、胃がんの発生要因にもなり得ます。喫煙する人は、しない人に比べて、がんに罹患する確率が約2倍になるという報告も多くあります。
胃がんの種類と特徴
胃がんは、顕微鏡で見た細胞の形態によって「分化型」と「未分化型」の2つに大別されます。
分化型腺がん(高分化型、中分化型)
がん細胞がまとまりを作って増殖するタイプのがんです。比較的ゆっくりと進行し、リンパ節転移や他臓器への転移は起こりにくいことが特徴です。高齢者や男性に発生しやすい傾向があります。
未分化型腺がん(低分化型、印環細胞がん)
がん細胞が胃壁の中で散在性に広がるタイプのがんです。分化型に比べて進行が速く、リンパ節転移や他臓器への転移を起こしやすいことが特徴です。年齢の若い方や女性に発生しやすい傾向があります。進行が早いことで知られる「スキルス性胃がん」も、この未分化型腺がんに分類されます。
胃がんのステージ分類

胃がんの治療方針を決定する上で、がんの進行度を評価するステージ分類は非常に重要です。
胃がんのステージは、以下の3つの要素を組み合わせて決定します。これは「TNM分類」という国際的な基準に基づく考え方です。
- T(Tumor)
原発腫瘍の深達度(がんが胃壁のどの層まで達しているか)
- N(Node)
所属リンパ節転移の有無と程度
- M(Metastasis)
遠隔転移の有無
これらの情報を組み合わせ、胃がんをステージⅠA、ⅠB、ⅡA、ⅡB、ⅢA、ⅢB、ⅢC、Ⅳの8段階に分類します。ステージが上がるほど、がんの進行度は高くなります。
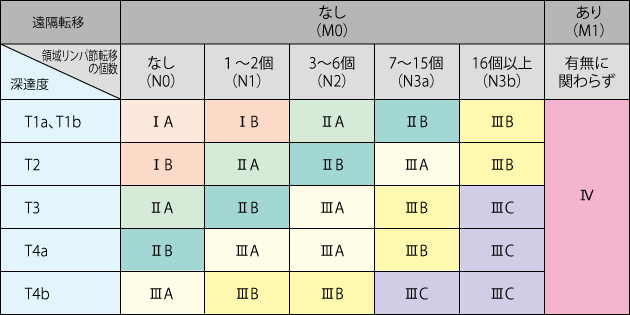
出典:国立がん研究センターがん情報サービス「表2 胃がんの病理分類」
<ステージⅠA>
がんが粘膜内または粘膜下層まで達し、リンパ節転移や遠隔転移がない早期の状態です。
<ステージⅠB>
がんが粘膜下層またはそれより深く達し、リンパ節転移や遠隔転移がない又は少数の状態です。
<ステージⅡA・ⅡB>
がんが漿膜下層まで達し、少数のリンパ節転移がみられる状態です。
<ステージⅢA・ⅢB・ⅢC>
がんが漿膜を越えて周囲に浸潤し、多数のリンパ節転移がみられる状態です。
<ステージⅣ>
遠隔転移が認められる状態です。
ステージと予後の関係
胃がんの予後はステージによって大きく異なり、ステージが進行するほど、予後は不良となります。
ステージⅠの5年生存率は90%以上と高い一方、ステージⅣでは5年生存率が20%以下と低くなります。
早期発見・早期治療によって、胃がんの予後は大きく改善できます。定期的な検診を受けることが重要です。
胃がんの治療方針の決め方

胃がんの治療方針は、がんの進行度(ステージ)だけでなく、全身状態や本人の治療に対する希望なども考慮して総合的に決定されます。以下では、ステージに基づく標準的な治療方針と、そのほかの要素が治療方針の決定に与える影響について解説します。
ステージに基づく治療方針
胃がんの治療方針は、ステージによって大きく異なります。ステージごとの標準的な治療方針は以下のとおりです。
- 早期胃がん(ステージIA、IB)
内視鏡的粘膜下層剥離術や腹腔鏡下手術など、低侵襲な方法によりがんを切除する外科的治療が選択されます。リンパ節郭清(周辺のリンパ節を切除すること)の範囲は限定的です。
- 進行胃がん(ステージII、III)
開腹手術または腹腔鏡下手術による胃切除と、リンパ節郭清が標準治療です。手術でがんを取りきれなかった場合や、再発を予防するためとして、術後に補助化学療法(抗がん剤など)を実施することもあります。
- 遠隔転移を有する胃がん(ステージIV)
全身化学療法が中心となります。症状を緩和する目的で、手術や放射線治療を実施することもあります。
患者の全身状態と治療方針
胃がんの治療方針を検討する際は、ステージだけでなく全身状態も考慮する必要があります。以下に該当する場合、リスクとベネフィットを考慮して治療方針を決定します。
- 高齢の方、既往症がある方
手術で体力を消耗することが致命的なリスクになる場合や、術後に合併症を起こしやすい既往症がある方の場合は、通常手術を選択すべきステージであっても別の方法(内視鏡治療や化学療法など)を検討することがあります。
- 日常生活に制限がある方
自分で動くことが困難であったり、可能ではあるが制限があったりする場合も、治療方針を慎重に検討する必要があります。手術で体力を消耗することが致命的なリスクになるほか、化学療法についても副作用が重症化するリスクや、十分な治療効果を得られない可能性が高いためです。
全身状態の改善を優先したり、緩和ケアが中心となったりすることもあります。
患者の希望と治療方針
胃がんの治療方針は、ステージや全身状態のほか、患者本人の希望を尊重することも極めて重要です。担当医師との十分な対話を通じて、個々の価値観に合った治療方針を決定しましょう。
- 手術や化学療法を受けたくない場合
代替となる治療方法と比較しましょう。とくに先進医療など保険適用外の治療については、どれくらいの効果が見込めるのか・金銭的な面で問題がないのかについても考慮すべきです。
納得できる方法を選択するための情報収集として、セカンドオピニオンを活用することも1つの方法です。
- QOLを重視したい場合
治療の選択肢が限られていたり、延命よりもQOL(生活の質)を重視したりしたい場合は、侵襲性の低い治療や緩和ケアを中心とした方針を選択することも可能です。ただし、本当に納得できる治療の選択肢が無いのか、なにかしらの障害をクリアすることで別の選択をできないかなど、様々な観点での情報を鑑みる必要があるでしょう。
胃がんの治療方法

胃がんの治療法には、内視鏡治療、手術療法、薬物療法など様々な選択肢があります。それぞれの治療法には特徴やメリット・デメリットがあるため、がんの進行度や患者さんの全身状態、希望に応じて適切な治療法を選択することが重要です。
ここでは、主な治療法である内視鏡治療、手術療法、薬物療法について解説します。
内視鏡治療(EMR・ESD)
内視鏡治療は、早期胃がんに対する低侵襲な治療法です。
- EMR(内視鏡的粘膜切除術):内視鏡下で病変を含む粘膜を切除する方法で、比較的小さな病変に適しています。
- ESD(内視鏡的粘膜下層剥離術):より広範囲の病変を一括で切除できる方法で、EMRよりも根治性が高いとされています。
内視鏡治療は、開腹手術と比べて身体への負担が少なく、入院期間も短いというメリットがあります。一方で、リンパ節郭清ができないため、リンパ節転移のリスクがある病変には適していません。
手術療法(開腹手術・腹腔鏡下手術)
手術療法は、胃がんの基本的な治療法であり、がんの進行度に応じて適応が決まります。
- 開腹手術:お腹を大きく切開して行う手術で、進行胃がんに対する標準治療です。
- 腹腔鏡下手術:お腹に小さな穴を開けて行う低侵襲手術で、早期胃がんや一部の進行胃がんに適応があります。
手術療法は、がんを直接切除できるため根治性が高いというメリットがありますが、一方で身体への負担が大きく、合併症のリスクもあるというデメリットがあります。
薬物療法(術前・術後補助化学療法、進行・再発がんに対する化学療法)
薬物療法は、抗がん剤を用いて全身のがん細胞を攻撃する治療法です。
- 術前・術後補助化学療法:手術前後に行う化学療法で、手術成績の向上や再発リスクの低減を目的とします。
- 進行・再発がんに対する化学療法:切除不能な進行がんや再発がんに対して行う化学療法で、生存期間の延長や症状緩和を目的とします。
薬物療法は、全身のがん細胞を攻撃できるというメリットがありますが、正常細胞にも影響を与えるため、副作用のリスクがあるというデメリットがあります。
胃がんの治療にかかる費用

胃がんの治療費は、治療法によって大きく異なります。ここでは、主な治療法である手術療法、薬物療法、内視鏡治療の費用とともに、高額療養費制度の利用方法についても解説します。
内視鏡治療の費用
EMR(内視鏡的粘膜切除術):約50万円~100万円
ESD(内視鏡的粘膜下層剥離術):約100万円~150万円
内視鏡治療の費用は、治療の種類や病変の大きさによって変動します。ESDはEMRよりも高度な手技を要するため、費用が高くなる傾向があります。
手術療法の費用
開腹手術:約100万円~200万円
腹腔鏡下手術:約150万円~250万円
手術療法の費用は、手術の種類や入院期間によって変動します。一般的に、腹腔鏡下手術は開腹手術よりも費用が高くなる傾向があります。
薬物療法の費用
化学療法(入院):1コースあたり約50万円~100万円
化学療法(外来):1コースあたり約10万円~50万円
薬物療法の費用は、使用する抗がん剤の種類や治療期間によって大きく異なります。分子標的薬や免疫チェックポイント阻害剤などの薬剤は、従来の抗がん剤よりも高額になる傾向があります。
高額療養費制度について
胃がんの治療には高額な費用が必要となりますが、高額療養費制度を利用することで自己負担額を軽減できます。
高額療養費制度とは、1ヶ月の間に発生した医療費の自己負担額が一定の上限を超えた場合、超えた分が後で払い戻される制度です。費用が発生するタイミングが判明している場合は、事前に「限度額適用認定証」を取得し窓口へ提出することで、限度額以上の支払いが不要となります。
払い戻しを受けたり、限度額適用認定証を取得したりするためには、健康保険組合または市区町村への申請が必要となります。
胃がんの再発率について

胃がんの治療後は、再発のリスクに注意が必要です。再発の定義やステージ別の再発率、再発予防のための生活習慣と経過観察について理解を深めておきましょう。
再発の定義と診断方法
胃がんの再発は、以下のように定義されます。
- 局所再発:胃の手術部位やその周辺にがんが再発する状態。
- 遠隔再発:他の臓器(肝臓、肺、リンパ節など)にがんが再発する状態。
ステージ別の再発率
胃がんの再発率は、ステージによって大きく異なります。
- ステージIAとIB:5年再発率は1〜5%程度と低い
- ステージII、III:5年再発率は20〜50%程度と高くなる
- ステージIV:ステージII、III以上の非常に高い再発率となる
ステージが進行するほど再発リスクが高くなるため、進行した状態から治療を開始する場合は、より確実な治療法を選び再発防止に努める必要があるでしょう。
再発予防ための生活習慣と経過観察
胃がんの再発を予防するためには、以下のような生活習慣を心がけることが大切です。
- 禁煙:喫煙は胃がんの再発リスクを高めるため、禁煙が推奨される
- 節酒:過度の飲酒は再発リスクを高めるため、節酒が推奨される
- バランスの取れた食事:塩分の取りすぎに注意し、野菜や果物を積極的に摂取する
また、定期的な検査を受けることも重要です。
- 内視鏡検査:胃の内部を直接観察し、局所再発の有無を確認。
- CT検査:体の断面画像を撮影し、遠隔再発の有無を確認。
治療後は、医師の指示に従って定期的な検査を受け、再発の早期発見に努めましょう。
胃がんの治療後における経過観察について

胃がんの治療後は、再発や晩期合併症の早期発見のために、定期的な経過観察が欠かせません。ここでは、経過観察の目的と意義、実施する間隔と検査の種類、そして再発や晩期合併症への対応について解説します。
【経過観察の目的と意義】
- 再発の早期発見:治療後も再発のリスクがあるため、定期的な経過観察が重要。
- 晩期合併症の早期発見:手術や薬物療法による長期的な影響を早期に発見し、対処。
- 患者のQOL向上:再発や合併症の早期発見・早期治療により、患者のQOLを維持。
【経過観察の間隔】
- 経過観察の間隔:治療終了後1〜2年は3〜6ヶ月ごと、その後は6〜12ヶ月ごとが一般的。
【実施する検査】
- 血液検査(腫瘍マーカー):CEA、CA19-9などの腫瘍マーカーを測定。
- 画像検査(CT、MRI、PET-CTなど):再発や転移の有無を評価。
- 内視鏡検査:局所再発や残胃の状態を直接観察。
【晩期合併症の早期発見と対応】
- ダンピング症候群:食事の工夫や薬物療法で対応。
- 逆流性食道炎:食事の工夫やプロトンポンプ阻害薬の使用で対応。
- 栄養障害:食事の工夫や栄養補助食品の使用で対応。
治療後の経過観察は、再発や晩期合併症の早期発見・早期治療につながります。定期的な検査を怠らず、日常生活での注意点や症状について、医療と相談しながら適切な対応をおこなうことが重要です。
まとめ
胃がんは、日本人の死亡原因の上位を占める重大な疾患です。進行した場合、治療をおこなっても再発する確率が高いことから、早期発見・早期治療とあわせて再発防止に努めることが重要となります。
胃がんの治療方法は、主に内視鏡治療・手術療法・薬物療法など様々な選択肢があり、ステージや全身状態とあわせて、本人の意思も考慮し総合的に決定されます。
治療後も豊かな生活を送るために、まずは現在の状態を正しく理解し、それぞれのメリット・デメリットを踏まえて納得できる治療法を選択しましょう。判断に迷う場合には、主治医の見解を参考にしたり、場合によってはセカンドオピニオンを活用することをおすすめします。






