 706
706
子宮体がんとは?ステージ別の症状や治療方法を解説
子宮体がんは、多くの女性にとって深刻な健康問題です。進行度合いによって症状や治療法が大きく異なるだけでなく、妊娠・出産にも影響することから、大きな不安を感じる方も多いでしょう。
そこでこの記事では、子宮体がんの各ステージにおける症状や治療法の選択肢について詳しく解説します。ステージごとの状況について詳しく知りたい方や、適切な治療法がわからず悩んでいる方は参考にしてください。
目次
子宮体がんとは
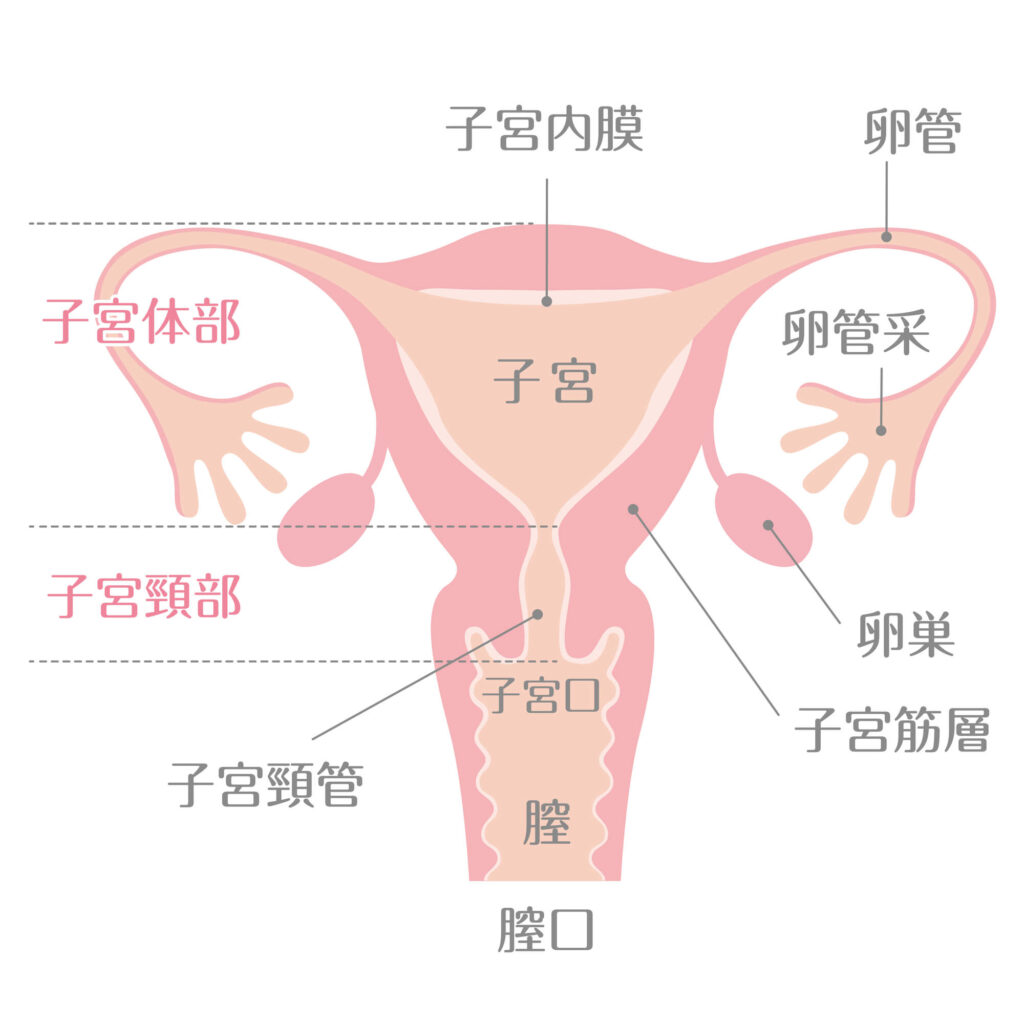
子宮体がんは、女性特有のがんの一つです。子宮の奥にある子宮体部に発生します。子宮体がんは、発生部位や組織型によって、いくつかの種類に分類されます。
ここでは、子宮体がんの概要、発生部位と種類、発生頻度と年齢分布について詳しく解説します。子宮体がんについて正しく理解することが、早期発見と適切な治療につながります。
子宮体がんの概要
子宮体がんとは、子宮の体部にあたる上部2/3の部分から発生するがんのことを指します。子宮体部は、胎児を育む場所で、子宮内膜に覆われています。
初期の段階から不正性器出血などの症状が現れやすいため、早期発見しやすいがんだといえます。また、比較的予後のよいがんでもあります。
子宮体がんの発生頻度と年齢分布
日本における子宮体がんの発生頻度は、女性のがんの中で第7位です。年間約1万7千人が新たに診断されています。
子宮体がんの好発年齢は50歳代後半をピークとする閉経前後です。40歳代から増加し始め、60歳代までが全体の8割以上を占めます。近年では、子宮体がんの発症年齢の若年化傾向も指摘されています。
以上のように、子宮体がんは比較的よく見られるがんで、閉経前後の女性に発生しやすいのが特徴です。症状が出やすいため、定期的な検診と早期発見が重要だと言えるでしょう。
参考:公益財団法人日本対がん協会「がんの部位別統計」
子宮体がんの組織型
子宮体がんは、子宮体部の内膜から発生します。子宮内膜は、ホルモンの影響を受けて周期的に変化する組織です。子宮体がんには、組織型によって大きく2つの種類があります。
・類内膜腺がん(子宮内膜型)
最も一般的な子宮体がんで、全体の8割以上を占めます。エストロゲンの影響を受けて発生すると考えられています。
・非内膜型(漿液性腺がん、明細胞腺がんなど)
まれな子宮体がんで、類内膜腺がんよりも予後が悪い傾向にあります。
子宮体がんの症状

子宮体がんは、早期から症状が現れることが多いがんです。しかし、症状が明確でなかったり、他の病気と混同されたりして見逃されてしまうこともあります。
ここでは、子宮体がんの初期症状と進行期の症状について詳しく解説します。自分の体の変化に気づくことが、早期発見のカギになります。
初期症状
子宮体がんの代表的な初期症状は、不正性器出血です。これは、月経とは関係のない出血のことを指します。特に閉経後の女性は、わずかな出血でも要注意です。
その他の初期症状として、月経時の出血量増加や期間の延長・水っぽい帯下(おりもの)の増加・軽度の下腹部痛などもみられます。
これらの症状は、他の婦人科疾患でも見られるため、がんだと気づかれにくい傾向にあります。また、症状が軽度だと、様子を見てしまうこともあるでしょう。
少しでも気になる症状があれば、迷わず婦人科を受診することが早期発見につながります。
進行期の症状
子宮体がんが進行すると、以下のような症状が現れることがあります。
- 下腹部痛や腰痛の増強
- 性交時の出血や痛み
- 排尿時の痛みや血尿
- 下肢のむくみ
- 食欲不振や体重減少
これらの症状は、がんが子宮の周囲の臓器や組織に広いる可能性を示唆しています。例えば、下肢のむくみは、骨盤内のリンパ節にがんが及んでリンパの流れが滞っていることが考えられます。
進行期の症状は、がんのステージとある程度の相関関係があります。しかし、個人差も大きいため、症状だけでステージを判断することはできません。
症状が現れない場合もある
子宮体がんは、早期から症状が出やすいがんですが、まれに全く症状が現れない場合もあります。これは、がんが子宮内膜の表面ではなく、内膜内部から発生しており、出血を起こしにくいためだと考えられています。
症状がない場合でも、定期的な婦人科検診で子宮体がんを発見することは可能です。無症状でも、年1回の婦人科検診を受けることが、子宮体がんの早期発見につながります。
子宮体がんの原因・リスク因子

子宮体がんの発症には、様々な原因やリスク因子が関与していると考えられています。主に、エストロゲンが関与している「Ⅰ型」と、エストロゲンが関与しない「Ⅱ型」に大別されます。
エストロゲンが関与している場合
子宮体がんのほとんどは、女性ホルモンの一つであるエストロゲンの影響を受けて発生すると考えられています。
女性ホルモンには、「エストロゲン」と「プロゲステロン」の2種類があります。
エストロゲンは子宮内膜を増殖させ、プロゲステロンは増殖した子宮内膜を安定化させる働きがあります。このバランスが乱れ、エストロゲンの作用が長期間優位になると、子宮内膜が異常に増殖し、がん化のリスクが高まります。
エストロゲンとプロゲステロンのバランスが乱れる原因には、以下のようなものがあります。
- 不妊治療で使用するホルモン剤の長期投与
- 肥満(脂肪細胞でエストロゲンが産生される)
- 早発初潮や遅発閉経(エストロゲンにさらされる期間が長くなる)
エストロゲンが関与していない場合
子宮体がんの5~10%は、遺伝的要因が関与していると考えられています。
子宮体がんの家族歴がある女性は、そうでない女性に比べて、子宮体がんを発症するリスクが2~3倍高いことが分かっています。特に、母親や姉妹に子宮体がんの家族歴がある場合は注意が必要です。
また、リンチ症候群と呼ばれる遺伝性のがん症候群では、子宮体がんのリスクが高くなることが知られています。リンチ症候群は、複数の臓器にがんが発生しやすい症候群で、原因は、DNAミスマッチ修復遺伝子の異常です。
リンチ症候群の可能性がある場合は、遺伝カウンセリングを受けることをおすすめします。遺伝カウンセリングでは、遺伝性のがんのリスクを評価し、適切な予防法や検診法の提案を受けられます。
子宮体がんの検査方法

子宮体がんが疑われる場合、確定診断を得るためにいくつかの検査がおこなわれます。
内診・直腸診、経腟超音波検査、子宮内膜組織診が代表的な検査法です。
これらの検査は、がんの有無だけでなく、がんの広がりや進行度を評価するためにも重要です。
それぞれの検査の具体的な方法と、結果から得られる情報について詳しく解説します。
内診・直腸診
内診・直腸診は、子宮体がんの診断の第一歩となる検査です。
内診では、医師が腟から指を挿入し、子宮の大きさや形、硬さ、周囲の組織との癒着の有無などを触診します。
直腸診では、肛門から指を挿入し、直腸や子宮の後面、骨盤内の状態を触診します。
内診・直腸診では、子宮の異常やがんの進行度をある程度推測できます。しかし、がんの有無を確定したり、がんの広がりを正確に評価したりすることは困難です。あくまで、スクリーニング検査としての位置づけになります。
経腟超音波検査
経腟超音波検査は、超音波を用いて子宮内部の状態を画像化する検査です。
経腟超音波検査では、細長い超音波プローブを腟内に挿入し、子宮や卵巣の状態を観察します。子宮内膜の厚さや性状、子宮筋層への浸潤の有無などを評価することができます。
子宮体がんでは、子宮内膜が不規則に肥厚していたり、子宮内腔に腫瘤が見られたりすることがあります。また、がんが子宮筋層に浸潤している場合は、筋層の断裂像として捉えられることがあります。
経腟超音波検査は、低侵襲で簡便におこなえる検査ですが、がんの広がりを正確に評価することは困難です。子宮内膜の肥厚は、子宮体がん以外の疾患でも見られる所見であるため、確定診断には組織診が必要になります。
子宮内膜組織診
子宮内膜組織診は、子宮内膜の組織を採取し、顕微鏡で詳細に調べる検査です。子宮体がんの確定診断に用いられます。
子宮内膜組織診では、子宮内膜の全面を採取する方法(全面掻爬)と、一部を採取する方法(部分生検)があります。全面掻爬では、子宮内膜全体を細い器具で削り取ります。部分生検では、細いチューブ状の器具を子宮内に挿入し、一部の組織を吸引したり、切り取ったりします。
いずれかの方法で採取した組織を詳しく調べ、がん細胞の有無や組織型、悪性度を評価します。子宮内膜組織診は、子宮体がんの診断において最も重要な検査です。
子宮内膜組織診が子宮体がんの確定診断に用いられる理由は、子宮内膜から直接組織を採取し、病理学的に評価できるためです。がん細胞の特徴や広がりを顕微鏡レベルで詳細に観察できるため、他の検査では得られない確定的な情報が得られます。
子宮体がんのステージ分類

子宮体がんの治療方針を決定し、予後を予測するうえで重要なのが、ステージ分類です。
ステージ分類は、がんの広がりや深さを評価し、病期を判定する方法です。子宮体がんは、体の深部にあることから手術前にステージを確定することが難しいため、まずは様々な検査結果からステージの推測をおこないます。可能な場合にはまず手術をおこない、摘出した子宮や周辺組織からステージを決定するのが一般的です。
ステージ分類の意義
子宮体がんのステージ分類は、がんの広がりを評価し、治療方針を決定するために重要な意味を持ちます。
ステージ分類には、国際産婦人科連合(FIGO)の分類が広く用いられています。FIGOの分類では、がんが子宮体部に限局しているか、子宮頸部や子宮外に広がっているか、リンパ節や遠隔臓器に転移があるかなどを評価し、ステージⅠ~Ⅳに分類します。
ステージ分類は、手術で摘出した子宮や周辺組織を病理学的に詳細に調べることで決定されます。そのため、術前の検査で推定されたステージと、術後の最終的なステージが異なることもあります。
ステージ分類は、治療方針の決定に大きな影響を与えます。ステージが進むほど、手術範囲が広くなったり、術後の補助療法(化学療法や放射線療法)が検討されたりします。また、ステージは予後予測にも用いられます。
各ステージの特徴
子宮体がんの各ステージの定義と特徴は以下のとおりです。
ステージが進むほど手術範囲が広くなり、リンパ節郭清や他臓器合併切除が検討されます。また、ステージⅢ以上では、術後の化学療法が推奨されます。一方、ステージⅠでは、リンパ節郭清を省略したり、術後補助療法をおこわなかったりすることもあります。
ステージⅠ
がんが子宮体部に限局している
…ⅠA:がんが子宮内膜または筋層の1/2未満に浸潤
…ⅠB:がんが筋層の1/2以上に浸潤
ステージⅡ
がんが子宮頸部まで広がっている
ステージⅢ
がんが子宮外に広がっているが、骨盤内に限局している、または骨盤リンパ節や傍大動脈リンパ節に転移がある
…ⅢA:がんが子宮外の漿膜や付属器に広がっている
…ⅢB:腟に広がっている、あるいは子宮傍組織に広がっているもの
…ⅢC:骨盤リンパ節転移があるもの
ステージⅣ
がんが骨盤外に広がっている、または膀胱・直腸粘膜に浸潤している
…ⅣA:がんが膀胱・直腸粘膜に浸潤している
…ⅣB:遠隔転移がある(肺、肝臓、骨など)
ステージと予後の関係
子宮体がんの予後は、ステージと密接な関係があります。
ステージが進むほど、がんが広範囲に広がっており、完全に切除することが難しくなります。また、リンパ節転移や遠隔転移がある場合は、手術だけでは根治が難しく、再発のリスクも高くなります。
各ステージの5年生存率は以下のとおりです。
ステージⅠ:85~90%
ステージⅡ:70~75%
ステージⅢ:40~60%
ステージⅣ:15~25%
これらの数値はあくまで平均値であり、個々の患者さんの予後は、がんの組織型や悪性度、全身状態などによっても異なります。ステージだけでなく、これらの因子を総合的に評価し、適切な治療をおこなうことが重要です。
ステージ分類は、子宮体がんの治療方針の決定や予後予測に欠かせない重要な指標です。自分のステージを正しく理解し、医師とよく相談しながら、最適な治療を選択していきましょう。
子宮体がんの治療方法

子宮体がんの治療は、ステージや再発リスク、年齢、全身状態、妊娠の希望などを総合的に評価して決定されます。
以下では、子宮体がんのステージ別の手術方法、薬物療法(化学療法・ホルモン療法)、妊娠・出産を希望する場合の治療方法について詳しく解説します。それぞれの治療法の目的や特徴を理解し、納得のいく治療を選択しましょう。
手術療法
子宮体がんの手術療法は、ステージに応じて手術範囲や方法が異なります。
<ステージⅠ~Ⅱ>
単純子宮全摘出術+両側付属器摘出術±骨盤リンパ節郭清術
ステージⅠAでは、リンパ節郭清を省略することもあります。腹腔鏡下手術やロボット手術が選択されることもあります。
<ステージⅢ~Ⅳ>
広汎子宮全摘出術+骨盤リンパ節郭清術+傍大動脈リンパ節郭清術
がんが子宮外に広がっている場合は、可能な限り腫瘍を切除します。腹水細胞診や大網切除をおこなうこともあります。
手術療法の合併症には、出血、感染、術後の排尿障害、リンパ浮腫などがあります。特に、広汎子宮全摘出術では、排尿障害や下肢のリンパ浮腫のリスクが高くなります。
しかし、がんを完全に切除したり、正確なステージを決定したりできるという大きなメリットもあります。リンパ節郭清は、転移の有無を評価し、適切な術後療法を選択するためにも重要です。
手術前に合併症のリスクについて十分に説明を受け、理解しておく必要があるでしょう。
放射線療法
子宮体がんの治療において、放射線療法は手術療法や薬物療法と並ぶ重要な選択肢の一つです。
放射線療法は、高エネルギーのX線やガンマ線を用いて、がん細胞のDNAを傷つけ、増殖を抑制する治療法です。子宮体がんでは、以下のような場合に放射線療法がおこなわれます。
- 術前療法:手術前に腫瘍を縮小させ、手術をより安全に行うため
- 術後補助療法:再発リスクが高い患者さんに対して、再発を防ぐ目的
- 根治的療法:手術が難しい場合に、根治を目指す目的。
- 対症療法:がんによる症状(出血、痛みなど)を緩和する目的
放射線療法には、体外照射と腔内照射の2種類があります。
体外照射は、体の外から放射線を照射する方法です。子宮体がんでは、骨盤部に向けて放射線を照射します。通常、1回10分程度の照射を、週5回、5~6週間かけておこないます。
腔内照射は、放射線源を腟内に挿入し、子宮や腟に直接放射線を照射する方法です。体外照射と比べて、周囲の正常組織への影響が少ないため、高線量の放射線を照射できます。腔内照射は、1回の治療が数分~数十分で、合計4~5回程度行われます。
放射線療法の目的は、がん細胞を死滅させることですが、正常細胞にもある程度のダメージを与えてしまうのが課題です。そのため、放射線療法では、副作用の出現にも注意が必要です。
子宮体がんの放射線療法の主な副作用には、以下のようなものがあります。
- 急性期の副作用:下痢、頻尿、皮膚炎など
- 晩期の副作用:直腸炎、膀胱炎、腟の狭窄など
これらの副作用は、照射部位や線量、個人差によって異なります。重篤な副作用が出現した場合は、放射線療法を中断したり、線量を調整したりすることもあります。
放射線療法は、手術療法や薬物療法と組み合わせることで、より高い治療効果が期待できます。一方で、副作用のリスクもあるため、慎重に適応を判断する必要があります。
放射線療法を受ける際は、副作用の症状や対処法について、医師や看護師から十分な説明を受けることが大切です。
薬物療法(化学療法・ホルモン療法)
子宮体がんの薬物療法には、化学療法とホルモン療法があります。
化学療法は、細胞障害性抗がん剤を用いて、がん細胞の増殖を抑制します。子宮体がんでは、以下のような場合に化学療法がおこなわれます。
- 術後補助療法:再発リスクが高いステージⅢ~Ⅳの場合に再発を防ぐ目的
- 再発治療:がんを縮小させ症状を緩和する目的
化学療法の主な副作用には、吐き気、脱毛、骨髄抑制(白血球減少、貧血、血小板減少)などがあります。
ホルモン療法は、プロゲステロン製剤を用いて、がんの増殖を抑制します。子宮体がんの多くは、女性ホルモンの影響を受けて発生するため、ホルモン療法が有効な場合があります。ホルモン療法は、以下のような場合に行われます。
- 再発治療:がんが進行した患者さんに対して、症状を緩和する目的で行います。
- 妊孕性温存療法:妊娠を希望する若年患者さんに対して、妊孕性を温存する目的で行います。
ホルモン療法の主な副作用には、不正出血、体重増加、むくみ、血栓症などがあります。
妊娠・出産を希望する場合の治療方法
子宮体がんと診断された時点で妊娠を希望する場合、妊孕性温存療法が検討されます。
妊孕性温存療法では、子宮と卵巣を温存し、高用量プロゲスチン療法(ホルモン療法)を行います。治療期間は6ヶ月程度で、治療後は妊娠が可能となります。ただし、がんが再発するリスクがあるため、厳重な経過観察が必要です。
妊孕性温存療法の適応は、以下の条件を満たす場合です。
- 40歳以下の若年患者
- ステージⅠAで、グレード1(高分化型)の類内膜腺がん
- 画像検査で子宮筋層浸潤がない
- 妊娠の希望が極めて強い
妊娠・出産が可能なステージは、基本的にステージⅠAに限られます。それ以上のステージでは、子宮を摘出する必要があるため、残念ながら妊娠は難しくなります。
妊孕性温存療法を選択する際は、がんの再発リスクと、妊娠・出産の可能性について十分に検討する必要があります。医師とよく相談し、メリットとデメリットを理解したうえで、意思決定をすることが大切です。
子宮体がんの再発率

子宮体がんは、他のがんと比べると予後のよいがんですが、治療後に再発する可能性は0ではありません。再発は、治療後5年以内に起こることが多いとされています。
子宮体がんの再発率は、ステージや組織型、悪性度などによって異なります。一般的な再発率は、ステージⅠで5~10%、ステージⅡで10~20%、ステージⅢで20~40%、ステージⅣで50%以上とされています。
これらのリスク因子を複数持つ場合は、再発リスクが高くなります。
- 高齢(60歳以上)
- 組織型(漿液性腺がん、明細胞腺がんなど)
- 高悪性度(グレード3)
- 子宮筋層への深い浸潤、
- リンパ節転移、
- 脈管侵襲(リンパ管や血管への浸潤)
再発リスクが高い場合は、術後補助療法(化学療法や放射線療法)をおこなうことで、再発を予防できる可能性が高まります。
再発は骨盤内(子宮や腟の周囲)に起こることが多いですが、肺や肝臓などの遠隔臓器に起こることもあります。再発の早期発見のために、治療後は定期的な検診を継続することが重要です。
まとめ
子宮体がんは、女性特有のがんの中でも発症率が高く、近年増加傾向にある疾患です。初期症状はあるものの、他の病気と混同し緊急性の無いものと判断されやすいことから、早期発見に至らないことがあります。定期的な検診を受けることで、早期のステージで発見し、適切な治療を受けることが重要です。
治療は可能な限り手術をおこなうことが推奨されますが、妊娠を希望する場合や手術によるリスクが高いと想定される場合には、放射線療法や化学療法も選択できるでしょう。
ただし、治療方法ががんの再発率にも影響するため、優先したいことを整理して、納得のいく方法を選ぶようおすすめします。






