 485
485
子宮頸がんとは?症状や治療法など解説

女性はホルモンバランスの乱れや年齢を重ねることによって、慢性的な不調をきたすことがあります。そんな時に重大な疾患が原因ではないかということで不安に思われる方も多いものです。
女性が心配になる女性特有の婦人科系のがんにおいて、乳がん、子宮体がんと並んで子宮頸がんがあります。子宮頚がんワクチンなどが話題になったりすることも多く、言葉としては知っている方も多いのではないでしょうか。しかしながら詳細については理解していない方もいらっしゃいます。
この記事では、子宮頸がんとその症状や治療について、また予防する方法について取り上げます。子宮頸がんは早く発見すれば完治を見込めるがんです。
子宮頸がんは、子宮頸部にできる「がん」で、HPV(ヒトパビローマウィルス)に感染することで発生します。もしあなたが子宮頸がんについて、また、子宮頸がんの症状や治療について知りたいと思っているなら、怖がらずに最後までお読みください。
子宮頸がんとは
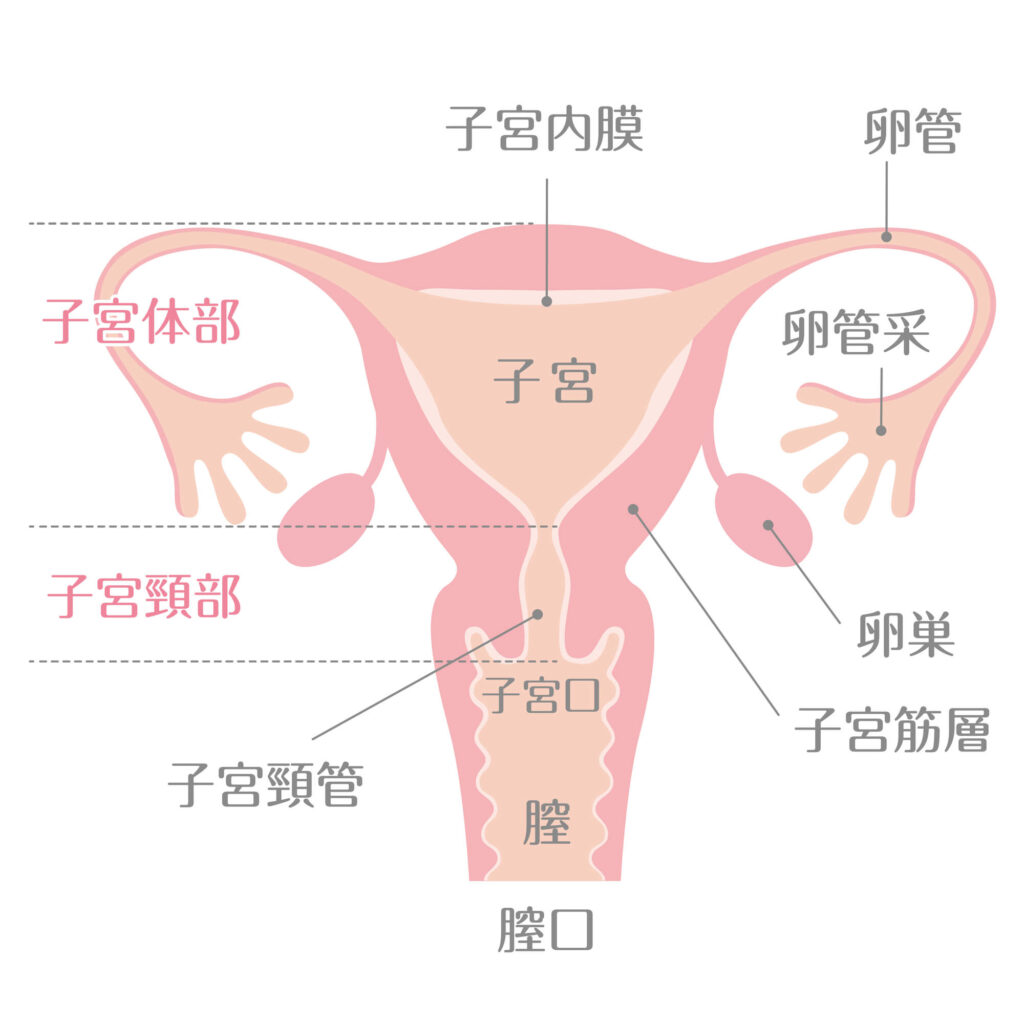
子宮頸がんとは、膣から子宮への筒状の入り口(子宮頸部)にできる「がん」です。ここは「産道」とも呼ばれ、出産の際には赤ちゃんが下りてくる道でもあります。一方、子宮の袋のことを「子宮体部」と呼び、そこにできたがんは「子宮体がん」と呼びます。
子宮頸がんのうち、膣に近い側(子宮口)であれば、早期発見しやすいため治療を早く始めることが可能です。しかしながら、子宮に近い奥まったところにがんができた場合は発見までに時間がかかり、治療が困難になるケースがあります。
子宮頚がんは日本では毎年約1万人ほどが罹患し、うち約3000人が死亡している女性特有のがんです。約20年前までは子宮頸がんは30代後半が罹患のピークと考えられていました。しかしながら、2000年代に入って、20代前半の女性の罹患率が急激に上昇しています。
子宮頸がんの原因

子宮頸がんは、性交渉によってヒトパピローマウイルスに感染することが原因で発生するがんです。子宮頸がんが若い年代に多くなっているのは、性交渉開始の低年齢化が進んでいることと関係していると指摘されています。
ヒトパピローマウイルス自体はありふれたウイルスです。ヒトパピローマウイルスには100種類ほどあり、そのうち子宮頸がんの原因になるのは少なくとも15種類です。
性交渉の経験のある女性の8割が一度は感染すると言われています。ほとんどの場合は感染しても症状が出ないうちに自然に治癒しますが、一部のウイルスに感染すると異常な細胞が増殖し(子宮異形成)、進行して子宮頸がんとなります。
子宮頸部高度異形成(前がん)とは
子宮頸がん検診では、ブラシ状の検査器具で子宮の入り口の細胞を採取します。ここで「異形成」と呼ばれる正常でない形の細胞が発見されることがあります。異形成と診断されると、さらにコルポスコープという拡大鏡を使った検査を行います。
肉眼で見て病変が見られれば、組織を採取し、さらに詳しい検査を行います。すべての異形成ががんになるわけではありませんが、一部の異形成は進行して「高度異形成」と呼ばれる前がん状態になります。
ただし、高度異形成が進行していても、子宮頸部の膣側の部分を覆っている上皮内にとどまっているなら、その部分を含めて大きく円錐状に切り取る手術によって治癒する可能性もあります。この時点ではまだこれといった症状がないことも多い段階です。
子宮頸がんと診断されれば、子宮を摘出するのが標準治療になりますが、妊娠を希望する方は子宮を残すことも可能です。ただし、がんを取り残す可能性もあるため、リスクはあります。がんの深さと広がりによっては、放射線治療や抗がん剤治療、また痛みを取り除くための緩和ケアを組み合わせることもあります。
腺がんとは、子宮頸部の子宮側にがんが見つかった状態です。膣側の入り口にできている扁平上皮内がんより、やや治療が難しくなります。原則的には子宮の全摘出が推奨されています。子宮を全摘するため、根治が期待できるのがメリットです。
子宮頸がんの症状

子宮頸がんの初期には、ほとんど自覚症状はありません。定期的な子宮頸がん検診や妊娠に伴って受けた内診で発覚することが多い段階ですさらに進行すると以下の症状が見られるようになります。
- 不正性器出血やおりものの増加
- 性行為の際の出血
- 下腹部の痛み
子宮頸がんがさらに進行すると次のような症状が表れることがあります。
- 背中や足、骨盤の痛み
- 疲労や体重減少
子宮頸がんのステージと症状
子宮がんのステージとは、推定されるがんの深さや広がりのことです。大まかにはⅠ~Ⅳ期という4つのステージに分類されますが、さらにがんの状態によって細かく分けられています。
子宮頚がんⅠ期(ステージⅠ)
がんが子宮頸部だけにとどまっている状態。この状態でがんが見つかった場合の予後(治癒の可能性)は良く90%~95%の方は治癒します。5年生存率は92.1%です。Ⅰ期はさらにⅠA期とⅠB期に分けられ、さらにⅠA1期、ⅠA2期、ⅠB1期、1B2期となります。
| Ⅰ期 | ⅠA期 | ⅠA1期 | 深さ3mmまでで広がりは7mmを超えていない |
| ⅠA2期 | 深さ3mmを超えるが5mmまでで広がりは7mmまで | ||
| ⅠB期 | ⅠB1期 | 肉眼で視認できる病変が4cm以内 | |
| ⅠB2期 | 肉眼で視認できる病変が4cmを超えるもの |
子宮頚がんⅡ期(ステージⅡ)
がんが子宮頸部にとどまらず周囲の組織にまで広がっているが、膣壁の下1/3まで達しておらず、骨盤には広がっていない状態。この段階での5年生存率は74.2%です。Ⅱ期はⅡA期とⅡB期に分かれます。ⅡA期はがんの大きさや広がりによってさらにⅡA1期とⅡA2期に分類されます。
| Ⅱ期 | ⅡA期 | ⅡA1期 | 子宮傍組織には広がっていない4cm以内のもの |
| ⅡA2期 | 子宮傍組織には広がっていないが4cmを超えるもの | ||
| ⅡB期 | 子宮傍組織に広がっているもの |
子宮頚がんⅢ期(ステージⅢ)
がんが膣壁の1/3より下に広がっている、もしくは骨盤に達しているか近くのリンパ節に転移がある状態。Ⅲ期はがんの進行ぐらいによってⅢA期とⅢB期に分類されます。5年生存率は52.0%まで下がります。
| Ⅲ期 | ⅢA期 | 膣壁1/3まで達しているが骨盤壁に浸潤していない |
| ⅢB期 | 骨盤壁にまで浸潤が達しているもの |
子宮頚がんⅣ期(ステージⅣ)
がんが膀胱や腸、肺や胃などに遠隔転移している状態。ⅣA期とⅣB期とに分類されています。この状態での5年生存率は29.8%と、治癒の可能性は低くなります。
| Ⅳ期 | ⅣA期 | 膀胱や直腸など子宮を超えて浸潤しているもの |
| ⅣB期 | 骨盤を超えて肺や胃などに遠隔転移しているもの |
子宮頸がんの治療
子宮頸がんは早期に発見、治療を開始すれば治癒する可能性の高いがんです。がんの進行状態に合わせて治療が選択されますが、早期発見の場合はレーザーで焼いたり、円錐状に病変組織を含む部分を切除したりすることで治療できる場合もあります。他のがんでも言えることですが、症状が進行すればするほど治療が難しくなるのは子宮頸がんでも同じです。
手術
前がん期・ステージⅠ・Ⅱ期に対して行われることの多い治療です。まずは「子宮頸がん円錐切除術」を行います。その断面を調べ、がんがどの程度広がっているかによってさらに手術を行う場合があります。
ⅠA1期では子宮頸がん円錐切除術でがんを取り除けることもあります。妊娠を希望する方は子宮がん円錐切除術を行い、その断面にがん細胞がないことが確認できれば子宮を残すこともできます。その場合、妊娠は可能です。一方、もし断面にがん細胞があった場合は子宮を摘出する「単純子宮全摘術」が適用になります。
ⅠB期、およびⅡ期まで症状が進行している場合は子宮とその周囲の組織を大きく摘出する「広汎子宮全摘術」が適用です。
化学療法
1~数種類の抗がん剤を使った併用療法です。ステージⅢ、Ⅳまで症状が進行したがんに対して行われます。抗がん剤と共に放射線療法を行うこともあります。点滴や注射での投与が一般的です。Ⅱ期では広汎子宮摘術の代わりに抗がん剤と放射線を使った同時化学放射線併用療法を行うこともあります。
放射線療法
放射線でがん細胞を殺す治療です。体の外から放射線をピンポイントで照射する治療法と、膣からプローブ(線源)を入れてさらに近くから放射線を照射する治療とがあります。放射線治療を行うと妊娠が難しくなるため、妊娠を望む方には化学療法が選択されます。ただし、子宮を残すことには再発のリスクが伴うため、医師とよく相談する必要があります。
子宮頸がんの原因とは
子宮頸がんの原因はヒトパピローマウイルスです。性交渉によって感染することがわかっており、現在若年層での感染が広がっています。子宮頸がんはウイルスの感染によって起こるため、ウイルス感染を予防することで発生を抑えることが可能ながんです。
子宮頸がんワクチンについて
現在、サーバリックス(2価)、ガーダシル(4価)、シルガード(9価)ワクチンがあり、小学校6年生~高校1年生までの女子に対して公費でのワクチン接種が可能です。一時期、ワクチン接種の推奨が中止されていた期間もあったため、キャッチアップとして平成8年生まれ~平成18年生まれの女性も公費でワクチンが打てるように対象が拡大されています。
子宮頸がんの原因になるウイルス(HPV)は少なくとも15種類あると言われており、シルガードならそのうちの最大9種類のHPVによる感染と異形成、子宮頸がんを予防することができます。子宮頸がんワクチンの接種は各自治体が主体になって行われているため、接種を希望する方はお住いの自治体に確認してください。
子宮頸がんは予防できるがん
ワクチンだけではすべてのHPV感染を防ぐことは難しいため、定期的な検診を受けることが必要です。ワクチンと検診でほぼ子宮頸がんの発症を抑えられると考えられています。子宮頸がんはワクチンで予防することのできる唯一のがんです。積極的にワクチンを接種するとともに、2年に一度の子宮頸がん検診を必ず受けましょう。
子宮頸がんと症状に関する疑問

子宮頸がんとその症状について、よく尋ねられる質問を取り上げます。
子宮頸がんにかかると出産できなくなりますか?
子宮頸がんの進行度合いによります。妊娠出産を希望する方は産科医を含めて主治医とよく相談してください。ステージⅠA期では、妊娠機能を残したままで治療を行えることもあります。
子宮頸がんは治りますか?
ごく初期に発見されて治療ができれば、約90%の人が完治するといわれています。早期発見はどんながんについても大切な要素となりますが、子宮頸がんにおいても同様です。子宮頸がんワクチンと共に定期的な検診を受け、症状が出る前に、早期発見に努めることが重要です。
ワクチンを打てば子宮頸がんになりませんか?
ワクチンを打ってもすべてのHPV感染を防げるわけではありません。子宮頸がんの原因になるHPVは15種類あるといわれており、ワクチンですべてのHPVに対する感染を防ぐことは難しいのです。日本ではそのうちの主に2種類が子宮頸がんの原因になっており、ワクチン接種によってかなりの確率で感染を防ぐことができます。
子宮頸がんワクチンを受ければ検診は受けなくても大丈夫ですか?
いいえ。子宮頸がんワクチンですべてのHPV感染を防げるわけではありません。子宮頸がんワクチンを打っていても2年ごとの子宮がん検診を必ず受けてください。何らかの症状が出てからでは、がんが進行していることがあります。
子宮頸がんワクチンの副作用はありませんか?
ワクチンには副反応という、望んでいない作用を及ぼすことがあります。子宮頸がんワクチンの接種が始まった頃、ワクチンの接種後に体の痛みやしびれを訴える人がいました。ワクチンとの因果関係ははっきりしませんでしたが、政府は積極的な推奨を取りやめたのです。ワクチンを打つことで副反応が出る確率は常にあります。しかしながら、ワクチンを打つことでメリットは、副反応というデメリットより大きいと考える人もいます。
子宮頸がんは遺伝しますか?
子宮頸がんはヒトパピローマウイルスの感染によって起きるがんです。遺伝は関係ありません。
治療期間はどれくらいですか?
ステージによります。子宮頸部を円錐状に切り取る「子宮頸部円錐切除術」だけなら1~2日ほどで済みますが、その後、放射線治療を受けるなら通院で6週間ほど、同時に化学療法(抗がん剤治療)を受けるとなれば半年ほどかかることもあります。
治療中、治療後にセックスはできますか?
治療が終わり、医師の許可が出れば普通にセックスすることは可能です。ただし、抗がん剤や放射線の治療の副作用として、性欲が減退することがあり、以前ほど楽しめなくなるかもしれません。
コンドームを使用することでHPV感染を防ぐことはできますか?
ある程度は防ぐことが可能です。しかしながら、一部のHPVは肛門に潜むものもあり、コンドームを装着してもすべてのHPVを防ぐことはできません。
子宮頸がんで子宮を摘出すれば再発することはありませんか?
100%再発することがないとは言えません。もちろん、再発を防ぐために細胞レベルでの検査が行われ、残した組織にがん細胞が残っていないことを確認しますが、すでにリンパ節に転移している場合などは思わぬところにがんが再発することもあります。
子宮頸がんを予防するためにワクチンと定期的な健診を

子宮頸がんは早期に発見すれば治癒が見込めるがんです。性交渉を持つ女性の80%は一生のうち一度はHPVに感染すると言われていますが、ほとんどは自然に排出されています。HPVはありふれたウイルスであり、むやみに恐れる必要はありません。
また子宮頸がんは唯一の「ワクチンで予防できるがん」です。性交渉を経験する年齢までにHPVワクチンを打っておくことで、子宮頸がんにかかるリスクを大きく下げることができます。しかしながら、現在はまだすべてのHPVに対して効果があるわけではないため、ワクチンを打つことと並行して定期的な子宮頸がん検診を受けることも大切です。症状が出る前の、早い段階での発見をめざしましょう。






