佐藤俊彦著 新刊『画像が語る診えない真実:読影医の診断ノートから』のご紹介
毎月当コラムで最新のがん医療を解説してくださる宇都宮セントラルクリニックの佐藤俊彦先生が、1月23日に新刊『画像が語る診えない真実:読影医の診断ノートから』(時事通信社刊)を上梓されました。
そこで今回は本書のご紹介と、出版にまつわるお話や画像を診断するプロの医師「読影医」についてお伺いしました。
がん治療をはじめ、あらゆる病気の診断を下すためにいかに画像診断が重要なのか、画像を診る読影医の技術が大切なのかお分かりいただけます。

こちらからご購入いただけます(Amazon公式サイト)
目次
『画像が語る診えない真実:読影医の診断ノートから』概要
放射線診断医がCTやMRIなどの画像を読み解く「読影」をテーマにしたノンフィクション短編集です。
診療科の専門化が進む中、放射線診断医は主治医とは別の広い視野で全身を診る重要な役割を担っています。米国では「ドクターズドクター」と呼ばれ、地位も報酬も高い。しかし日本では、患者と接する機会が少ないためか、一般への認知度は低くとどまっています。
「主治医が判断できない画像から答えを導き出す」「主治医の見立てに対して幅広い知識と読影の技術で間違いを指摘する」。人の生死に直結する判断だけに、責任は重いがやりがいのある仕事です。
また、画像となった患者の背景には、病気や怪我に至る人間ドラマがあります。放射線診断医が画像やデータを駆使して、目の前にいない患者の真実を推理していく過程は大変興味深いものです。
それぞれのストーリーの冒頭にCTやMRIなどの画像を掲載し、画像の解説から背景となる患者を取り巻く人間模様へと展開していきます。
(本書概要より)
著者について

佐藤俊彦(さとう としひこ)
1960年福島県出身。
85年福島県立医科大学卒業、同大学放射線科入局。日本医科大学付属第一病院、獨協医科大学病院、鶯谷病院での勤務を経て、97年に宇都宮セントラルクリニックを開院。
最新の医療機器やAIをいち早く取り入れ、「画像診断」によるがんの超早期発見に注力。2003年には、栃木県内で初めてPET装置を導入すると同時に、県内初の会員制のメディカル倶楽部を立ち上げた。
23年春には東京世田谷でも同様の画像診断センター「セントラルクリニック世田谷」がオープンし、メディカルクラブの会員の顧問医として総合的な健康管理を進める。
健康寿命100年を目指して医師が監修するヘルスケア商品を製造販売する株式会社BodyVoice顧問。高齢化社会における相続トラブル回避のための、認知症の早期診断や画像鑑定による医療・交通事故などの死因究明や後遺障害認定評価をサポートするメディカルリサーチ株式会社の顧問も兼任。
著書に『ステージ4でもあきらめない最新がん治療』(幻冬舎)など多数。
本書で取り上げられるエピソードをご紹介
ここからは、本書に取り上げられている佐藤先生の読影技術によって疾患の原因がわかったエピソードについてご紹介します。
エピソード①「喉頭がん」で危うく声を失うところだった|内視鏡で異常なしで育ってしまったがんをPET画像で正確に診断

40代の女性Oさんが、必死の表情で佐藤先生のクリニックにやってきた。下咽頭がんを発見された大学病院で「声帯を摘出しないと命の保証はしない」と告げられたそう。
Oさんの職業は、教育資材を扱う会社の営業部門。優秀な成績を残す理由は、明るい性格の顧客対応の評判の良さ。その仕事を生きがいにされているので、声を失うわけにはいかないと佐藤先生にセカンドオピニオンを求めてきたのでした。
Oさんが大学病院から預かってきたのはCT画像だけでした。正しい診断を下すためにはデータが足りないと、PET(※)を併せて撮影することに。
診断当時の画像より
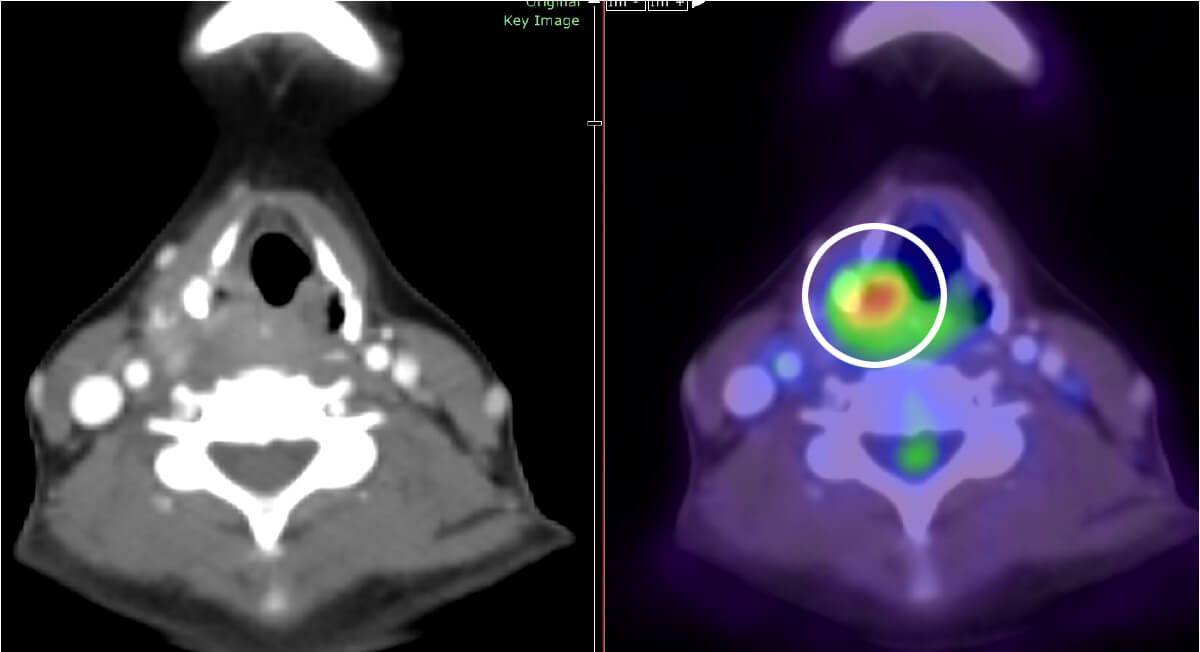
PETによる画像診断で下咽頭という非常に狭い場所にがんが映し出されている。CTでもわかるが、画像診断に慣れていない医師なら見逃してしまうかも知れない。
がんが疑われるようなときには、CTやMRIだけでなく、PETも加えて診ていくことが推奨される。それによって、より早く各検査機器の得意・不得意を補い合い、より正確な診断を下せて、より適切な治療に入れるからです。
結果、CTを撮っただけで声帯全摘出を宣言してきた大学病院に対し、すぐに同意せずに佐藤先生にセカンドオピニオンを求めたOさんは、声帯は残したまま、声を失うことなく完治させることができたそう。今は復帰して元気に会社で活躍されているそうです。
−『画像が語る診えない真実:読影医の診断ノートから』 より「あやうく声を失うところだった」
エピソード②ある日夫が暴力的になり認知障害が進行|画像診断で交通事故が原因の「高次機能障害」と判明
60代男性のN氏は、毎朝、妻を連れだって犬の散歩を日課とした、夫婦仲良く穏やかな日々を送っていた。

コミュニケーション能力の高いN氏は、退職後も町内会の会長として地域活動に力を入れ、その献身的な姿は多くの尊敬を集めていた。
そんなN氏が、交通事故に遭ったのを機に、すっかり変わってしまった。四肢を失ったとか、寝たきりになったとかではなく、”人が変わってしまった”というのです。
事故の傷は癒えたにもかかわらず、活動量が減退。妻は最初はショックだったのだろうと見守っていたが様子が変わってきた。
自宅のポストの開け方がわからなくなったり、鏡に向かって話しかけたりと、おかしな行動が増えてきた。妻は一時期、認知症を疑った。
結論から言うと、N氏は交通事故で頭部を損傷したことが原因で「高次脳障害」に陥っていた。しかし、搬送された病院ではそんな診断は受けなかった。
近所の人が心配するほど様子がおかしくなり、妻は事故から二ヵ月後、医療機関にN氏を連れて行きCTが撮れたものの異常なしの診断。二人目の医師でようやく異常に気づき、MRIを撮ったものの、すでに事故から時間が経過しているために、症状と事故の因果関係が掴めずにいた。
事故から4年後、苦しみ抜いた末、佐藤先生のクリニックを訪ねることに。そのときN氏は1日に20回以上けいれんを起こすようになり、たびたび意識障害を起こし、認知能力がひどく落ちた状態になっていたそう。
妻が持参した画像を見ると、左側頭葉内側に萎縮が認められたが、それ以上の詳細はわからない。
そこで、PETで撮影すると、左海馬内側と右小脳半球に脳挫傷の影響が見て取れた。
おそらくN氏は左後頭部を打撲し、反衝損傷として、右側の脳も損傷していたのだということがわかりました。外傷性脳障害の典型です。
つまり、交通事故で脳を損傷し、高次脳機能障害が原因でN氏は変わってしまったことが考えられたのです。
佐藤先生の説明にようやく原因が究明できて納得がいった様子でしたが、N氏が元に戻るわけではありません。
−『画像が語る診えない真実:読影医の診断ノートから』 より「高次脳障害を抱えて生きる」一部抜粋
新刊『画像が語る見えない真実:読影医の診断ノートから』から、一部エピソードをご紹介しました。
本書には、このほかにもさまざま場面で画像の読影による診断が下されるエピソードが綴られます。
- 目に見えない、医者も手術で取れない、0期の乳がんを発見するPET
- 亡くなった夫の死因を究明して保険会社との巡る争いに終止符を打った過去画像による鑑定
- 莫大な遺産相続の裁判の法定証拠になった脳の画像診断
などのエピソードが綴られます。
画像診断は病気の診断だけでなく、日常生活の中でも必要とされる場面が多いことに驚かされます。すべてのエピソードがノンフィクションということで、まさに事実は小説よりも奇なり、とても興味深く画像診断のことを知ることができる一冊となっています。
『画像が語る診えない真実:読影医の診断ノートから』(時事通信社刊)
こちらからご購入いただけます(Amazon公式サイト)
佐藤先生 出版インタビュー
——この度は出版おめでとうございます。さっそくですが、『画像が語る診えない真実:読影医の診断ノートから』を出版することになったきっかけをお教えください。
佐藤俊彦先生(以下、佐藤) ありがとうございます。過去に法医学のベストセラーになった『死体が語る』(上野正彦著)という、法医学者が犯罪捜査にどのように関わるのか描かれた本がありまして、その画像診断医で作りたいという、出版社の編集長から私にお声がけをいただいたのがきっかけです。
私自身、このような法医画像診断(フォレンジック・レディオロジー(※1))が存在すること皆さんに知っていただきたいという思いから執筆しました。
(※1)フォレンジック・レジオロジー:Forensic Radiologyとは、犯罪捜査や法医学の分野で、画像技術(レントゲン、CT、MRIなど)を活用して証拠を収集・解析する学問分野です。フォレンジック・レジオロジーは、死因究明や身元特定、事件の解明において重要な役割を果たす。
——法医放射線医学というのは、日本では聞き慣れない言葉ですが、どのようなものでしょうか?
佐藤 そうですね、日本ではまだ一般的な認知は低いですね。海外ではすでに一般的なんですよ。アメリカの法医学には、法医学の解剖と法医画像診断の2つがあります。
例えば不審死があった場合、解剖する前にCTで画像を撮って診断する死亡時画像診断(オートプシー・イメージング(※2))をして、まず体内になにがあるか理解してから病理解剖するという流れが一般的なんです。
日本でも、そういう流れを作ろうということで5〜6年前から補助金も出て、法医学教室にもCTが導入されているんですよ。
法医学的な画像診断アプローチは進んでいますが、まだまだ死後の画像を見られる先生が少ないのが現状で、なかなかこの分野が発展していないんです。
発展しない理由のひとつは、法医学の画像診断に対してお金を払うまでにいたってないという現状があります。例えば犯罪を立証するのに画像診断まで求めていないケースが多いということが挙げられますね。
一方で民事に関しては保険金の請求がトラブルになっているというケースが多くあります。例えば高次脳障害になったときに、それが事故が原因なのか、それとも脳梗塞などの内因性によるものなのか、といった判断のときに画像診断は大変有効です。
実際に、本訴では、そのような保険金を争うケースで画像による診断を下して、しかるべき保証を勝ち取ったエピソードも書かれています。
(※2)オートプシー・イメージング:死体の解剖を行う際に、非侵襲的な画像診断技術(レントゲン、CT、MRIなど)を用いて遺体の内部構造を調べる手法。これにより、死因や病変の所在、外傷や異物などの情報を得ることができる。
——-タイトルにもあります「読影医」とは、どのような医師なのでしょうか?
佐藤 読影医とは、PETやCT、MRIの検査画像を丹念に観察して診断を下す医師のことを指します。
日本では欧米とは異なり残念ながら、全身を見られる読影医が育たない現状です。なぜなら、日本の医大では、それぞれの医大にはひとつの分野の得意とする教授しかいないからです。A医大では神経放射線の画像診断に得意な教授、B医大では小児の画像診断が得意な教授がいるといった具合です。
A医大にいては神経放射線の画像診断を学べても、小児の画像診断の教授がいなければ学べないわけです。
このことが読影医の技術の差になります。私は読影医の技術の差は、ひとつは「画像診断の機器についての知識がある」こと、ふたつめは、「それぞれの専門分野ごとにどのように研修を受けてきたか」ということが重要になってくると思います。
私は研修医時代に、そのことに気づきました。まず福島医大でがんと内視鏡を学んで、日本医大に移ってIVR(※3)とMRIを始めて、獨協医大に移って、MRI、骨関節、小児の放射線を学んできました。
(※3)IVR:Interventional Radiologyの略で「画像下治療」のこと。リアルタイムでの画像ガイドを使用して、病気や病変のある箇所を正確に治療する手術。通常、CTスキャン、MRI、超音波、蛍光イメージング、X線などの医用画像技術を活用して、患部の位置や形状を把握し、最小限の侵襲で治療を行う。
——それぞれ専門分野の読影医がいるということは、全身の画像診断が必要な場合は、それぞれの読影医にお願いしないといけないのでしょうか?
佐藤 それぞれの読影医にお願いするのでは時間がかかってしまいますよね。私はその問題を解消するために『ドクターネット』という遠隔画像診断サービスを1995年に立ち上げました。
このサービスは検査画像をネットに上げると、それぞれ専門分野の読影医から詳細な診断レポートが届くというシステムなんですね。
読影医は年間を通じて、一般の医師の何十倍もの画像を見て診断を下すプロフェッショナルです。あらゆる疾患の治療の起点となる診断画像をプロに見てもらって「安心できる」「正しい治療を始められる」あるいは「原因が究明できる」という選択肢が医療にあることを、ぜひ本書『画像が語る診えない真実:読影医の診断ノートから』を通じて知っていただきたいです。
また、本書のエピソードのように、事故による後遺症や高次脳障害でお困りの方、いまの治療に納得できない方は、ぜひセカンドオピニオンまでご相談ください。専門分野の読影医が丹念に画像診断をいたします。
——本日は貴重なお話を聞かせていただき、ありがとうございました。
聞き手

吉田 剛:1971年、東京生まれ。短大卒業後、大手IT系出版社に就職。編集長を経験したのち、大手ゲーム会社に転職。その後、WEBメディアの編集長、フリーライターを経て、2021年からGIコンサルティングパートナーズのデザイン戦略部にてライターを務める。





 499
499
