 2,488
2,488
大腸がんの末期・ステージ4における治療の選択肢について

大腸がんは、この約50年のあいだに日本での罹患者数がおよそ7倍にまで増加しています。
罹患者数をみてみると、男性では前立腺がんに次ぐ2位、女性も乳がんに次いで2位となっており、男女をあわせると日本でいちばん多く発症しているがんだということができます。また、すべてのがんのなかでの大腸がんの死亡者数は、男性が2位、女性は1位となっています。
以上のように、大腸がんは日本でもっとも罹患者数が多く、死亡率も高いがんです。しかし、早期の段階では自覚症状がほとんどみられないため、発見されたときにはすでにステージ4の進行がんであると診断されることもめずらしくありません。
本記事では、大腸がんの末期・ステージ4ではどのような治療の選択肢があるのか解説していきます。
大腸がんを発症された方やそのご家族、また、大腸がんについて詳しく知りたいという方はぜひご一読ください。
目次
大腸がんとはどのような病気?
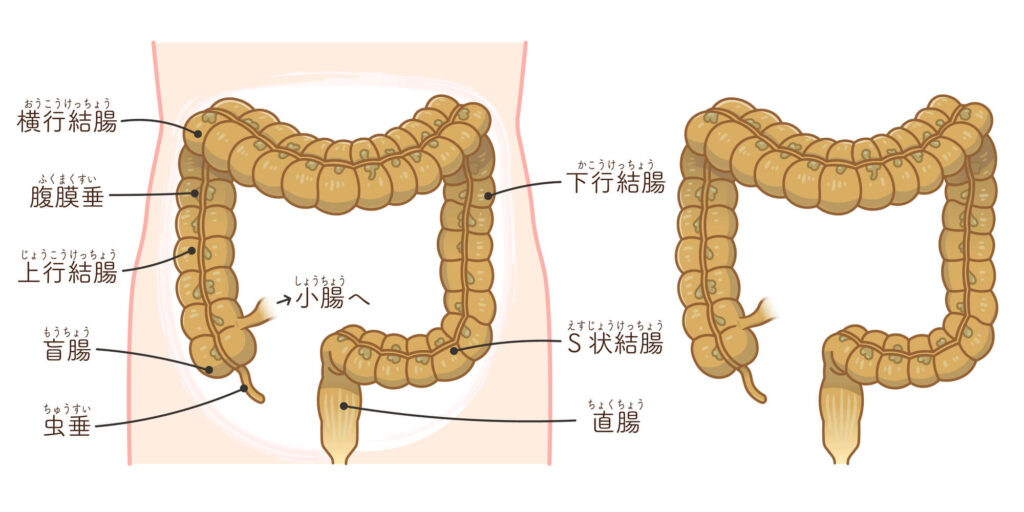
大腸は右下腹部からはじまり、時計回りに腹部を大きくまわって肛門へとつながる臓器です。結腸と直腸で構成されていますが、さらに以下のように分類されます。
- 結腸:上行結腸・横行結腸・下行結腸・S状結腸・盲腸
- 直腸:上部直腸・下部直腸・直腸S状部
大腸がんは、これらの結腸および直腸に発生する悪性腫瘍の総称です。
日本人は直腸とS状結腸に発生しやすいとされており、正常な粘膜細胞から発生するケースと良性のポリープ(腺腫)ががん化するケースがあります。
また、大腸がんは、X線検査や大腸内視鏡検査などの所見による肉眼形態(見た目の形)により、以下の5つのタイプに分類されます。
- 0型:表在型
- 1型:腫瘤型
- 2型:潰瘍限局型
- 3型:潰瘍浸潤型
- 4型:びまん型
以上の分類から、0型の表在がんは早期がん、1型から4型までのタイプは進行がんと診断されます。大腸がんが進行すると、がん細胞が増殖して結腸や直腸の腸壁に浸潤し、さらにリンパやそのほかの臓器への転移がみられるようになります。
大腸がんを発症する原因
大腸がんの発症には、生活習慣と遺伝が関わっていることがわかっています。
ここでは、生活習慣と遺伝が大腸がんに及ぼす影響について、それぞれ詳しくみていきます。
生活習慣
飲酒・喫煙・食事・運動不足などの生活習慣が、大腸がんの発症のリスクを上昇させることがわかっています。
なかでも、食事と大腸がんには大きな関わりがあります。冒頭でも紹介したとおり、日本の大腸がん罹患者数は1970年代以降急増していますが、これは食生活の欧米化の影響だといわれています。特に、ハム・ソーセージ・ベーコンなどの加工肉、豚・牛・羊の赤肉の摂取は、大腸がんを誘発すると指摘されているため摂取量に注意が必要です。
加工肉・赤肉の摂取について、WHO(世界保健機構)では以下のような考えを示しています。
- 加工肉(ハム・ソーセージ・ベーコン)
まったく摂取しないということを求めるのではなく、加工肉の摂取量を減らすことにより大腸がんのリスクを低減させることを提言 - 赤肉(豚・牛・羊)
成人の場合、1週間の摂取量を500g以内にするよう推奨
また、過度の飲酒・喫煙は、大腸がん以外のがんや生活習慣病を発症させる要因となります。喫煙者は禁煙するのが望ましく、飲酒の習慣がある人は適量に抑えるよう見直しが必要でしょう。
さらに、肥満も大腸がん発症のリスクを高めます。内臓脂肪型の肥満の人は、BMIの値が2増えると発症率が7%上昇することがわかっています。肥満の人が大腸がんの発症リスクを低減させるためには、適度な運動を心がけるとともに食生活についても改善することが求められます。
遺伝
大腸がん全体のうち約20~30%は、発症の原因として遺伝的素因が関わっているといわれています。
また、約5%は生まれつき一部の遺伝子に異常があることで発症する遺伝性大腸がんで、家系のなかに「家族性大腸繊維症(FAP)」や「リンチ症候群(遺伝性非ポリポーシス大腸がん= HNPCC)」の発症者がいる場合、大腸がん発症のリスクが高くなることがわかっています。
一方、家族のなかに複数名の大腸がんの発症がみられるものの、遺伝子の異常が明らかでないものは「家族集積性大腸がん」と呼ばれており、大腸がん全体の約30%がこれにあたります。
大腸がんの末期・ステージ4の定義

大腸がんのステージ4は、がん(腫瘍)が大腸の腸壁から出て周囲の臓器や組織へと浸潤し、腹膜・肺・肝臓・脳などの臓器やリンパ節に遠隔転移した状態を指します。
ここで理解しておかなければならないのは、「ステージ4=末期」ではないということです。
大腸がんの末期とは、がんの進行により選択できる治療法が著しく限られた状態のことを指します。標準治療(手術・化学療法・放射線療法)をはじめとした治療が困難になることから、QOL(生活の質)を維持し、身体的苦痛を取り除くための緩和ケアへと移行することがほとんどです。
しかし、遠隔転移がみられる大腸がんのステージ4であっても、積極的治療が可能なケースもあります。その場合は、大腸がんの末期であるとはいえないでしょう。適切な治療を選択するためには、ステージと末期であるという「状態」を分けて考える必要があります。
大腸がんの末期・ステージ4にあらわれる症状

大腸がんの末期・ステージ4では、おもに以下のような症状がみられます。
- 排便の変化
- 腹痛・腹部の張り(膨満感)
- 腹水
- 貧血
- 黄疸
- 食欲不振・急激な体重の減少
- 全身の倦怠感・疲労感
- 胸痛・呼吸困難
前述したように、同じ大腸がんのステージ4であっても、あらわれる症状や全身状態は患者さんによって異なります。これらの症状がみられても治療が可能なケースはありますが、末期であると診断された場合は緩和ケアへ移行するのが一般的です。
大腸がんの診断方法
大腸がんが疑われたときには、いくつかの検査がおこなわれます。
これらの検査は、大腸がんが発生した場所や状態を明らかにするだけではなく、どのステージであるかを診断するためにも必要とされます。
ここからは、大腸がんを診断する際におこなわれる検査についてみていきます。
血液検査
血液検査をおこなうことにより大腸がんの腫瘍マーカーであるCA19-9やCEAの値が上昇していないかを確認します。ただし、腫瘍マーカーの値だけでは進行度やがんの状態までは診断できないため、画像検査や生体組織検査などとあわせて実施されます。
また、腫瘍マーカーの値をモニタリングして治療効果を評価するため、治療後も定期的に血液検査をおこなうのが一般的です。
超音波(エコー)検査
大腸がんそのものを診断するためではなく、おもに転移の状況の確認に用いられています。
超音波検査により、大腸に隣接する肝臓・脾臓などの臓器やリンパ節への転移や、腹水がどれくらいたまっているかが診断・評価されます。
大腸内視鏡・生体組織検査
内視鏡で大腸のなかの状態を直接観察することにより、がんやポリープの有無・大きさ・位置・出血の有無などを確認します。その際、がんが疑われる病変が発見された場合、組織を採取して生体組織検査をおこないます。
採取した組織は顕微鏡で解析することにより、大腸がんの種類(腺がん・腺扁平上皮がん・扁平上皮がん)や分子の特性が判定されます。その結果から治療方針が決定されるため、大腸がんの診断においても非常に重要な検査のひとつです。
画像検査(CT・MRI・PET)
画像検査では、超音波検査だけでは確認できない全身の転移の状況を把握することができます。一度で全身の評価ができるため、末期で状態の悪化した患者さんにも負担が少ない検査であるといえます。
まずはCTやMRIをおこなうことが一般的ですが、ほかの検査でがんや転移が発見・診断できない場合は、PET検査を実施することがあります。PET検査は、放射性ブドウ糖液ががん細胞に取り込まれる性質を利用し、がん細胞に集積した放射性ブドウ糖液を撮影することで病変を特定します。そのため、ほかの画像検査よりもさらに精緻な診断が可能な検査だとされています。
大腸がん末期・ステージ4の治療の選択肢
大腸がんの末期・ステージ4の治療には、いくつかの選択肢があります。
どの治療を選択するかは、診察やさまざまな検査の結果をもとに医師が決定します。しかし、末期やステージ4のがん治療は、身体的にも精神的にも決して楽なものではありません。そのため、事前に患者さんやご家族が治療について理解しておくことは、治療と向き合ううえでとても有益なことではないでしょうか。
ここからは、大腸がんの末期・ステージ4でおこなわれる治療について解説していきます。
外科的手術
大腸がんのステージ4と診断されても、切除が可能と判断された場合は手術がおこなわれます。手術では、原発巣(大腸)や転移巣の腫瘍だけではなく、がんが転移している可能性のある範囲の腸管や周囲のリンパ節も切除されます。腸管を大きく切除してつなぎ合わせることができないときは、人工肛門(ストーマ)が設置されます。
また、大腸がんの末期では、腸閉塞などの症状を緩和する目的で手術をおこなうことがあります。
薬物療法
大腸がんのステージ4で外科的手術の適応がない、あるいは末期であると診断されたケースでは、薬物療法が用いられます。
大腸がんには、FOLFIRI療法・FOLFOX療法がおこなわれることが多く、アバスチン・エルプラットなどの分子標的薬を併用することが一般的になってきています。
薬物療法により進行の抑制や症状の緩和に期待できますが、骨髄抑制や末梢神経障害などの副作用をともなうため、治療の実施については慎重に判断する必要があります。
放射線療法
手術可能なステージ4の直腸がんの場合、術前に放射線治療をおこなうことがあります。これは骨盤内への転移を抑えるためで、多くの場合、薬物療法が併用されます。
また、大腸がんの末期では、骨転移やほかの臓器への局所転移による疼痛の緩和や、脳転移の抑制を目的に用いられることがあります。
ただし、吐き気・倦怠感・食欲減退・皮膚炎・腹痛などの副作用があらわれることがあるため、薬物療法と同じく、事前に医師と十分に検討することをおすすめします。
免疫療法
免疫療法とは、自分が本来もっている免疫力を利用してがん細胞を攻撃し、がん細胞をアポトーシス(自然死)へと誘導する治療法です。
大腸がんの免疫療法では、オプジーボ(ニボルマブ)やキイトルーダ(ペムブロリズマブ)などの免疫チェックポイント阻害剤が使用されます。薬物療法に比べて副作用も非常に少ないため、患者さんへの身体的負担を軽減できるというメリットがあり、ほかの治療と併用することでさらに治療効果が上がるともいわれています。
なかでも、放射線治療と組み合わせておこなう免疫放射線療法は、全身に転移したがんにも有効であることが報告されています。
緩和ケア
積極的治療が困難となった大腸がんの末期では、患者さんの身体的・精神的苦痛をできるだけ排除するための緩和ケアがおこなわれます。
NSAIDsやオピオイドなどの鎮痛剤によるがん性疼痛のコントロールや、腹水穿刺、静脈・経腸での栄養管理など、患者さんのQOL(生活の質)維持を第一に考えた治療が用いられます。また、がんの患者さんによくみられる抑うつ症状や不安を解消する目的で、臨床心理士などの専門家によるカウンセリングを提供している医療機関もあります。
ただし、重篤な腸閉塞などを発症した場合は、ステント(腸を広げるチューブのようなもの)の留置や病変切除のため、外科的手術をおこなうことがあります。
大腸がん末期・ステージ4の治療の選択に迷ったら

前項では、大腸がんの末期・ステージ4の治療の選択肢について説明いたしました。
しかし、実際に大腸がんの末期、あるいはステージ4だと診断されたら、どの治療が自分にとって最善かを判断するのは難しいのではないでしょうか。
担当医やご家族に相談することはもちろん必要ですが、そのようなときには、セカンドオピニオンを求めるのもひとつの方法です。現在、多くの医療機関でセカンドオピニオン外来を開設しています。特にがんに関しては、セカンドオピニオンを求めることが当たり前のこととして受け入れられるようになってきました。
セカンドオピニオンで担当医とは違う角度から診断してもらうことにより、新たな選択肢が生まれ、納得のいく治療が受けられるようになるかもしれません。たとえば、導入している医療設備や専門医の有無によって提供される治療が異なるため、A病院では受けられない治療でも、B病院では受けられる可能性があるのです。
セカンドオピニオンのやり方については、以下の記事で詳しく紹介しています。
ご興味のある方は、ぜひ参考にしてください。
>>セカンドオピニオンのやり方とは?準備するものや手順など解説
まとめ

本記事では、大腸がんの末期・ステージ4の具体的な定義をはじめとして、あらわれる症状やおこなわれる検査、治療の選択肢について詳しく解説してきました。
大腸がんのステージ4と診断されても末期であるとは限りません。なぜなら、治療によって症状の軽減や転移の抑制に期待できる場合、まだ末期であるとは判断されないからです。そのため、ステージ4では外科的治療・薬物療法・放射線療法なども治療の選択肢となるのです。
一方、末期の大腸がんではQOL(生活の質)が優先されるため、治療は緩和ケアへと移行していきます。これは、患者さんの身体的・精神的苦痛をできる限り和らげることが目的で、基本的には積極的治療はおこなわれません。
治療の継続が可能なステージ4であるか、末期であるのかは医師の診断によります。しかし、なかには末期だと診断されても、「治療を継続したい」と考える患者さんはいらっしゃるでしょう。そのようなときはセカンドオピニオンを求めるのもひとつの方法です。
がんの治療は、日々進化を続けています。たとえば、免疫療法や免疫放射線治療は、全身に転移したがんへの効果が数多く報告されています。セカンドオピニオンを受けることで、そのような治療の選択肢が広がるかもしれません。
大腸がんの末期・ステージ4だと診断されても、諦める必要はありません。ぜひ本記事の内容を参考に、新たな治療の可能性を探してみてください。
【関連記事】
>>免疫放射線療法とは?最新がん治療について
>>免疫チェックポイント阻害薬とは?わかりやすく解説
>>大腸がんのステージ4における生存率とは






